Intervertebrální osteochondróza páteře
Obsah
Téměř všichni lidé jsou v kontaktu s poruchou fungování muskuloskeletálního systému. Statistiky ukazují, že nejčastějšími příčinami uvedenými v tabulkách osob se zdravotním postižením jsou onemocnění páteře a kloubů. Zvýšené opotřebení páteře je způsobeno stálým vysokým zatížením. Chcete-li zachovat motorickou aktivitu, musíte vědět, jak minimalizovat stupeň negativního vlivu na základnu kostry a zabránit vzniku ortopedických onemocnění.
Co je intervertebrální osteochondróza
Hlavním nosným prvkem kostí lidského těla je páteř. Stavovce, jako strukturální jednotky páteře, musí zajistit stabilní polohu těla, ale současně amortizovat pohyb. K tomu, aby se páteř pohyboval mezi obratli, existují vláknité chrupavčité destičky spojivové tkáně - meziobratlové kotouče. Uvnitř intervertebrálních desek, pokrytých vláknitou chrupavkou, je želatinové jádro, které je zodpovědné za rovnoměrné rozložení tlaku na různé části těl obratlů.
Z zachování struktury všechkomponenty páteře závisí na pohyblivosti motorových segmentů páteře. Intervertebrální osteochondróza je komplex patologických poruch, které se vyskytují v kloubní chrupavce v důsledku degenerativních změn způsobených určitými příčinami. Vzhledem k tomu, že živiny vstupují do disků difuzním způsobem, každá porucha v těle vede ke ztrátě elasticity a změnám konzistence tkáně chrupavky.
Patogeneze a vývojový proces onemocnění jsou věnovány několika úsekům klinické medicíny - neuropatologické, ortopedické a reumatologické. Zahrnutí osteochondrózy do klasifikačních adresářů několika skupin je způsobeno polyieologickou povahou onemocnění a variabilitou příznaků. Navíc komplikace, které se vyvíjejí na pozadí degenerativních změn, se mohou rozšířit na jiné orgány a vést k narušení práce jiných systémů těla.
Příčiny intervertebrální osteochondrózy
Přechod lidstva na přímku způsobil řadu morfologických změn ve struktuře lidského skeletu. Hlavní rána nastala na páteři kvůli silně zvýšené zátěži. Intervertebrální kotouče zajišťují neutralizaci traumatických účinků statického a dynamického zatížení na obratle, díky čemuž dochází k jejich opotřebení. Destruktivní procesy - přirozený jev spojený se stárnutím těla, ale účinek provokujících faktorů zrychluje zničení chrupavky a vede k rozvoji nemoci v mladém věku.
Hlavní příčinadegenerativní poruchy je zhoršení výživy vláknitých chrupavkových destiček a vertebrálních těl. Ztráta kapaliny vede k poklesu tlumící schopnosti disků, což vede k tomu, že jejich plášť nemůže odolat vysokým nákladům a vytváří mikrotrhlinky. Intervertebrální osteochondróza nastává, když je rychlost ztráty elasticity vyšší než rychlost regenerace přirozené tkáně. Faktory přispívající ke zrychlení procesu stratifikace chrupavky jsou:
- předispozice k nemoci na genetické úrovni;
- hypodynamie;
- prodloužený pobyt v nepohodlných statických polohách (charakteristické pro lidi, jejichž zaměstnání souvisí se sedavou prací);
- přítomnost nadměrné hmotnosti (přetížení páteřních kloubů s přebytkem tukové tkáně - hlavní příčinou vzniku herniových meziobratlových disků);
- Nadměrná fyzická aktivita;
- náhlá změna úrovně fyzické aktivity (odmítnutí sportu nebo provádění složitých cvičení bez řádného tréninku);
- poškození páteře;
- vliv škodlivých látek na tělo (kouření, alkoholismus, drogová závislost);
- spouštění oblouku nohy (zploštění);
- asymetrická práce meziobratlových svalů (například při konstantním opotřebení těžkého vaku na stejném rameni);
- nepříznivé podmínky prostředí, prudké změny v klimatické zóně;
- systematické nošení nepohodlných obuvi (zejména během těhotenství);
- prodloužená nervová deformace, emoční přetížení;
- vrozené nebo získané porušení držení těla;
- narušení hormonálního pozadí;
- používání měkké matrace a polštářů;
- nevyvážená strava;
- časté přecházení organismu.
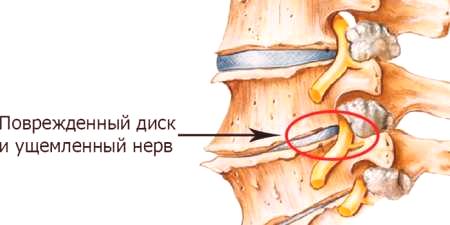
Etapy
Proces změny struktury tkáně chrupavky probíhá pomalu a stupeň osteochondrózy nemá jasný přechod z jednoho stupně na druhý. Symptomy charakterizující nástup dalšího stupně onemocnění se nejčastěji projevují později než zvýšené poškození tkáně. Stanovení stupně degenerativních změn se provádí pouze výsledky diagnostických opatření. Klasifikace nemoci podle stupně dystrofických změn je nezbytná pro určení vhodného léčení.
Intervertebrální osteochondróza ve své progresi jsou následující stadia charakterizované jejich charakteristickými symptomy:
| Stage | Charakteristiky | Symptomatika | Předpověď |
| 1 (předklinické) | Tvorba těsnění meziobratlových disků, snížení hladiny tekutiny ve vláknitých tkáních | Existuje bolest v zákrutách a naklonění těla těla, při ostrých pohybech dochází k pocitu průchodu elektrického proudu, který rychle prochází | Příznivé, pokud je snížen tlak na páteři. Nevyžaduje se žádná zvláštní lékařská intervence |
| 2 (diskogenní radikulitida) | Zánět oblastí motorových segmentů, vznik mikrotrhliny na vláknitých kroužcích, vyvolaný ztrátou tekutiny, snižující lumen meziobratlových disků | Bolestné pocityna zvýšení postižené oblasti, jejich trvání se zvyšuje, je bolest, která není ve spojení s fyzickou aktivitou, nervová zakončení k zánětu, což vede k objevení se specifické bolesti a necitlivost v končetinách | Riziko přechodu na chronickou formu vyžadující lékařskou intervenci |
| 3 (vaskulární kořeny) | Zničení vláknité kroužku, vznik kýly výstupku (jádro ofset disk), tvorba kostních výrůstků zhoršuje segmentu schopností pohybu a orientace peredavlyvanyyu nervy a krevní cévy | , snížená citlivost, výskyt časté bolesti hlavy, změna rychlosti, šíření nákazy do jiných orgánů (ledviny, žaludek, močový koule) | Vzhledem k tomu, že v tomto stádiu chyběl včasná léčba nemoci, může být zdravotní postižení možné, může být vyžadována operační intervence |
| 4 (zjizvení) | představuje úplné zničení pohání konvergence a deformaci páteře, spinální překrývajících se kanálů, poškození nervových zakončení míchy | Těžká bolest, která je omezena pouze vysokými léky, významným zhoršením motorické aktivity | Negativní, dolní části zad v této fázi obtížné léčit znázorněno chirurgickou léčbu |
Typy onemocnění
Téměř všechny konstrukční prvky páteře mají stejnou strukturu, ale velikost meziobratlových plotének se liší v závislosti na zatížení padá na nich. Disky umístěné v cervikální jednotce jsou nejtenčí a nejvíce náchylné na dystrofiisnížení příjmu živin k okolní vláknité desce vláknité chrupavky. Největší výška kotouče (11 mm) jsou umístěny v oblasti bederní páteře, ale také zátěž pro průmysl klesne příliš vysoká, takže riziko patologických procesů ve všech částech stejné hřebene.
Toto onemocnění může postihnout jednu z oblastí páteře a najednou několik. V závislosti na umístění destrukčních lézí je osteochondróza rozdělena do následujících typů:
| Druh choroby | Charakteristiky |
| Krk | Nejběžnějším typem, s výjimkou poškození kosti a chrupavky konstrukce ovlivňuje mozek, charakteristickým rysem je podobnost příznaků s příznaky srdečního svalu patologie |
| hrudní | Vzhledem k nízkému stupni mobility hrudní, vzácné onemocnění je lokalizována pouze v této oblasti je projevem symptomů je často považována za srdeční infarkt, zápal plic nebo anginu |
| bederní | Druhá nejčastější forma onemocnění ovlivňuje průběh pacienta, nástup formy může vést k atrofii dolních končetin |
| Cryptococcus | Existuje strkání sedacího nervu, které způsobuje nepohodlí nejen během pohybů, ale také v poloze lhaní, vyjádřených porušení motorické aktivity |
| Nejčastější | Ukázalo se, že některé příčiny rozpadu páteře jsou příznaky kombinace všech typů onemocnění |
Příznaky
V raných dnechstupně vývoje patologických procesů je klinický obraz pro všechny typy osteochondrózy identický. Jak postupuje nemoc a objevují se komplikace (výčnělky, kýla, kyfóza), existují specifické příznaky, které pomáhají identifikovat formu onemocnění. Charakteristické znaky všech typů onemocnění jsou následující:
- pocit únavy, který vyvstává bez zřejmých důvodů;
- tuhost pohybů;
- pocit napnutí ve svalech zad;
- výskyt neobvyklých pocitů (bolest, necitlivost, brnění, pálení);
- únava po fyzickém nebo psychickém zatížení;
- zhoršení citlivosti kůže v oblasti porážky.
Známky intervertebrální cervikální osteochondrózy
V počáteční fázi vývoje destruktivních změn v discích umístěných v děložním čípku je obtížné si všimnout vnějších projevů onemocnění. Explicitní příznaky začínají být sledovány jako progrese onemocnění. Intervertebrální osteochondróza krční páteře je charakterizována přítomností následujících příznaků:
- krční žláza (bolestivý pocit krku, ztuhlost svalů, závratě, snížená ostrost zraku);
- porušení koordinace pohybu (existují případy náhlého nevysvětlitelného pádu);
- tinnitus (hluk v uších);
- kouzlo končetin;
- bolesti hlavy;
- zvýšení krevního tlaku;
- zduření cervikálních svalů;
- sluchové postižení;
- vznik příznaků citlivosti na změny počasí;
- abnormalitypamatovat informace, udržet koncentraci pozornosti;
- změna režimu spánku (nespavost v noci, ospalost ve dne);
- dočasná epilepsie (se ztrátou nebo ztrátou vědomí).
Hrudník
Příznaky patologických změn chrupavkové tkáně hrudních obratlovců mají své charakteristické znaky spojené se zvláštnostmi vývoje destruktivních procesů v této oblasti. Nízká mobilita střední části páteře pomáhá snížit závažnost bolesti ve vývoji onemocnění, ale také snižuje šance na zjištění přesné příčiny stížností pacientů v počátečních stádiích onemocnění. Intervertebrální osteochondróza hrudní páteře se projevuje následujícími příznaky:
- dorsalgia (tahání bolesti nebo bolesti charakter, lokalizovány v interskapulární oblasti) se zvyšuje v páchání náhlých pohybů nebo prodloužené pobytu v nepohodlné poloze;
- Zavlažování bolestivého syndromu v oblasti hypochondria nebo ramenního kloubu;
- obtíže pohybujících se rukou a těla (zejména při zvedání rukou a otáčení);
- pocit těžkosti v hrudi;
- necitlivost končetin, poruchy v citlivosti některých částí těla;
- zintenzivnění bolestivých pocitů při hlubokém dýchání;
- bolesti v břišní oblasti.
bederní
Oblast páteře, většina dalších náchylných komplikací způsobených degenerativními procesy tkáně chrupavky, je příčná. V této oblasti se často rozvíjí kýla, což se vysvětluje vysokou úrovní zatížení dolní části zad. Primitivnípříznaky onemocnění jsou slabé a charakterizované bolestivostí v průběhu sklonu těla. Vzhledem k tomu, že se dystrofické procesy zvyšují, intervertebrální osteochondróza bederní páteře vede k výskytu následujících příznaků:
- ischias sedacího nervu (bolestivý syndrom, který se rozkládá od oblasti dolní části zad, až po zadní část zad, stehna stehna, nohy a nohy);
- hypertonické paravertebrální svaly;
- hladké bederní ohyb (lordóza);
- nestabilita obratlů (může vést k rozvoji antalgické skoliózy);
- vyjádřila bolest v palpaci postiženého segmentu;
- dysfunkční poruchy orgánů reprodukčního systému;
- porušení reflexů;
- oslabení fyzických schopností dolních končetin;
- bolesti při zvedání vyrovnané nohy.
Diagnostika
Pokud se objeví známky vývoje osteochondrózy, měl by být kontaktován neurolog, který by měl stanovit primární diagnózu na základě vizuálního vyšetření pacienta a vyšetření stížností. Během přezkoumání věnuje odborník pozornost postoji, symetrii svalového reliéfu zády, průběhu. Pomocí impregnace se určuje stupeň a umístění bolestivých ložisek a zjišťuje se stupeň svalového napětí. Pro potvrzení příčin bolesti a určení stupně poškození disků a obratlů je nutné provést diagnostické vyšetření.
Přesnost výkladu výsledků diagnózy závisí na účinnosti předepsané léčby,proto osteochondróza meziobratlových disků vyžaduje vysoce přesné diagnostické postupy. Hlavní metody použité v lékařské praxi pro vyšetření páteře jsou:
- radiografie (označení používá podávání kontrastního činidla - myelografii, angiografie, pnevmomyelohrafyya, diskografii);
- počítačová tomografie (metoda se používá k potvrzení výsledků radiografie);
- elektroneuroromografie (stanovení funkčního stavu kosterních svalů);
- zobrazování magnetickou rezonancí.
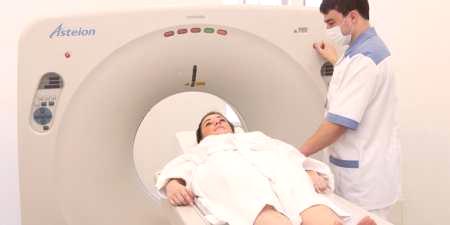
Léčba meziobratlové osteochondróze
Výsledky diagnostického testu je plánováno léčby onemocnění, program, jehož cílem je obnovit normální pohyblivost páteře a odstranění bolesti. Léčba onemocnění by měly zahrnovat řadu nápravných opatření, jejichž cílem je zmírnit pacienta, takže je důležité nejen k odstranění následků této nemoci, ale také, pokud je to možné, příčiny degenerativních změn.
léze Deformace chrupavky jsou nevratné a nemůže být plně obnovit, ale moderní metody léčení osteoartritidy může zabránit progresi degenerativních procesů a zpomalit destrukci kloubů. Schéma léčby jmenován lékařem a závisí na závažnosti příznaků a na povaze onemocnění, postižené lokalizace tkáně. Hlavní léčebné metody v různých stádiích osteochondrózy jsou:
- farmakoterapie je indikován pro akutní fázi onemocnění k úlevě od bolesti, eliminovat zánět, inhibice deformačních procesů;
- spinální trakce - používá se po odstranění bolesti, je účelem tohoto postupu je posílit svaly a vazy, normalizaci krevního oběhu;
- Operace - radikál terapeutická opatření ukazuje výsledky v nepřítomnosti konzervativní léčbu a odstranění velkých výhřezu disků;
- fyzioterapie - obsahuje postupy, jako je masáž, fyzioterapie, akupunktura, jmenovaný v remisi pro udržení pokroku ošetření;
- rekuperace v sanatorií podmínkách - Doporučuje se pravidelně, aby se zabránilo recidivě.
meziobratlové osteochondróza krční páteře, jakož i hrudní, bederní, doprovázené bolestí, mechanismus původu, který je stejný pro všechny typy onemocnění, tak úlevu od bolesti léky použity jedna skupina - analgetika (Analhin, baralgin, Nise, Ketanov).
Hlavním cílem léčby během exacerbace kromě úlevy od bolesti, je, aby se zabránilo šíření zánětu do dalších orgánů a tkání. Skupina protizánětlivých léků je nedílnou součástí léčby. Nejúčinnější léky ve formě tablet, eliminovat zánět - je diklofenak, ibuprofen, indomethacin, ortofen, Reumafen, Nurofen. Pro externí použitítakové protizánětlivé masti a krémy se používají jako Voltaren, Diclofenac, Dolgit.
po oslabení nejvíce rušivé příznaky rehabilitačního programu pacienta zahrnují léčiva z následujících skupin:
| Skupina léků | Účel účelu | Drogy |
| Chondroprotektory | Stimulace regeneračních procesů v chrupavce, obnovit strukturu, hustotu a pružnost chrupavky, zvyšují anabolickou aktivitu buněk, normalizace kolagenu, postupného zlepšování funkčních schopností tkání | Hondroxid, Teraflex, Strutum, Arton |
| Myorelaxanty | Zisk periferní krevní oběh, odstranit svalové křeče, snižuje nadměrné svalové napětí | Baclofen, Scutamil-C, Midokalm, Sirdalud |
| Vasodilatátory (vazodilatátory) | Obnova poruchou prokrvení, vazodilatace, zúžené v důsledku nadměrného svalového napětí způsobené spazmuvannyam | Trental, nikotin, Actovegin, Berlithion |
| Sedací | Stabilizace emoční stav v důsledku zhoršení kvality života pacienta, normalizace denního cyklu podle rytmu tsyrkadnыmy | Tinktura bushberry, valerian, donormal, duloxytine |
| Vitamíny | Snížení nevrolhycheskoy závažnost příznaků, stimulovat krovetovorenyya nasycení těla nutné stopové prvky | Mylgamma,Neurobion, Neyroplex, Neyrodlickovit |
Jiné metody konzervativní terapie
spolu s lékovou terapii doporučuje použít jiné metody neinvazivní léčby. Účinnost konzervativní léčby závisí na stupni onemocnění a na přítomnosti komplikací. Proces obnovy funkčnosti a pohyblivosti páteře trvá dlouhou dobu, a pokud degenerativní porážka postihla hluboké vrstvy chrupavkové tkáně, měl by být podpůrný kurs trvalý. Ze známých způsobů konzervativní léčby byly rozšířené následující:
- statický páteře (trakce) - sada manipulací na posílení vazů (emitují několik typů trakcí: pod vodou, suché, obecné, místní, vertikální, horizontální, kontinuální, intermitentní);
- Masáž - použití je povoleno pouze po stanovení diagnózy v případě, že je nemoc, síla nárazu je kontraindikováno;
- terapeutická fyzická kultura (LFK) nebo kinezioterapie - příprava komplexu cvičení, které zahrnují tvorbu dávkovaných břemen na specializovaných zařízeních;
- Lasix (dehydratace terapie) - soubor opatření, jejichž cílem je odstranění přebytečné tekutiny z těla, odstranění otoky;
- fyzioterapie (amplipulse, elektroforéza);
- nosí ortopedický korzet;
- manuální terapie, akupunktura.

Chirurgický zákrok
S progresí dystrofických změn anepřítomnost pozitivního výsledku konzervativní léčby používala operační terapeutické metody. Absolutní indikace pro operaci jsou přítomnost herniovaných intervertebrálních disků a silné bolesti, které vyžadují podávání silných léků k jejich odstranění. Typ chirurgického zákroku je určen na základě přítomnosti tvořené kýly a klinických projevů onemocnění:
| Potvrzená diagnóza | Osteochondróza komplikovaná kýly | Osteochondróza bez tvorby hernie |
| Typ zamýšleného chirurgického zákroku | Laminktomie - v páteřích se vytvářejí otvory, kterými se odstraňují deformované nebo spadlé části obratlů | Přední spinylodezeze - spojování sousedních obratlů za účelem zajištění jejich nemovitosti. Operace spočívá v odhalení těl obratlů, jejich odstranění a nahrazení kostních štěpů (jejich nebo dárce) |
| Discektomie - odstranění vyčnívající části disku bez vyčištění těla obratle | ||
| Endoskopická mikrodiskektomie je spontánní chirurgická intervence prováděná vložením do malého úseku endoskopické instrumentace |
Prevence
Po přenosu onemocnění do stadia remisie a snížení závažnosti symptomů by měla být pravidelně prováděna řada opatření k prevenci návratu akutní osteochondrózy. Prevence je důležitánejen u těch, kteří již trpěli porušením pohyblivosti páteře, ale také u těch, kteří jsou ohroženi (u osob, jejichž profesní činnost je spojena s prodlouženým sedením nebo naopak s nadměrnou fyzickou aktivitou).
Základem preventivních opatření by měla být korekce zátěže na páteři. Hypodynamie je vyvážena pravidelnou fyzickou aktivitou a deformací - snížením úrovně nakládání a relaxačních procedur. Vyhněte se delšímu pobytu v statické poloze, doporučuje se každou hodinu provést 10 minutovou přestávku a opláchnout spárované klouby. Hlavní preventivní opatření ke snížení rizika intervertebrálních disků jsou:
- dodržování režimu dne;
- zachování zdravého životního stylu;
- odmítnutí používat látky, které mají negativní vliv na organismus (tabák, alkohol, drogy);
- vyvážená výživa;
- léčebná gymnastika zaměřená na emancipaci problémových oddělení páteře;
- pravidelný kurz akupunktury;
- mírné cvičení (plavání, jóga je optimální formou sportu pro udržení zdraví páteře);
- pravidelná samo-masáž (můžete použít pomocné sportovní doplňky, jako jsou role, masáže).
VideaVidea
Informace uvedené v článku jsou informativní. Materiály tohoto článku nevyžadují nezávislou léčbu. Pouze kvalifikovaný lékař může diagnostikovat a poradit s léčbouvycházející z individuálních charakteristik konkrétního pacienta.














